“你说,这天气还能出门吗?我爸昨天出去半小时就回来说头晕,脸也发白,我有点慌。”问话的是单位财务室的林姐,五十出头,平时谨慎,说话做事都很仔细。
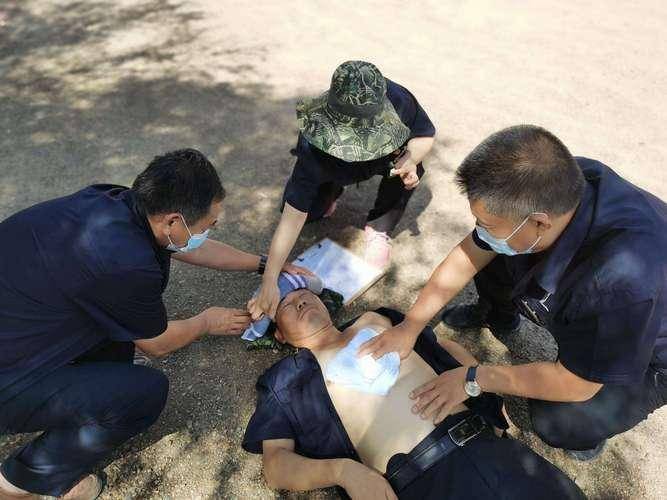
那天她提这个事,是真的着急,眼神发虚,手指还不停捏着手边的水杯。
她爸身体一直不差,每天清晨散步,饮食也清淡。
可这一次,天气是个变量,身体出了状况,让人一下子变得不安。 这个季节的热不是那种让人出汗就好的热,而是让人透不过气的热。
地面温度直逼60℃,连空气都像是凝住了。
在这样的环境里,身体的调节系统容易崩盘。热量排不出去,水分来不及补上,器官供血一乱,很快就会出问题。
很多人以为中暑只是晕一下,躺会儿、多喝点水就能好。

确实,有些人只是轻度不适,几小时恢复。
但是,在极端高温下,出现意识模糊、持续高烧、皮肤干热等症状的中暑,不是普通小病,可能是生命的转折点。
说严重一点,这是器官在发出求救信号。热射病的死亡率不止一个数字。
根据《柳叶刀·行星健康》一篇研究,2010到2019年,全球因高温死亡人数达到48万,中国占了其中的近三分之一。
再看2022年,仅上海一地因热射病死亡的人数就超过百人,且绝大多数患者未能及时送医。
这里面最大的问题,不是医疗资源不足,而是判断失误。

许多家庭低估了病情,等到患者出现神志不清,再送医院,已经错过了关键时间窗。
这里需要明确一个基本概念:不是所有中暑都一样。
有的人是轻度中暑,头疼、虚汗、心慌,休息后能缓解。而真正危险的,是发展到热射病阶段。
这时候,体温往往已经超过40℃,中枢神经系统被严重干扰,可能昏迷、抽搐,甚至多器官功能衰竭。
身体内的蛋白质在高温下变性,细胞结构崩溃,血管内皮受损,容易发生播散性血管内凝血(DIC)。
从某种角度说,这已经不是单一症状,而是全身性崩塌。

很多人以为热射病只是高温引起的急症。 但从病理机制看,它更像是一种炎症风暴的启动器。
高温不是唯一条件,还涉及免疫系统、血液循环、代谢功能等多方面的失调。
有研究指出,在老年人群中,一旦发生热射病,住院死亡率可达63%。
年轻人也并非绝对安全。
2015年一项追踪调查发现,中国南方某城市高温期间,20至35岁的户外劳动者中,约有0.7%出现过热射病样症状。
这不是一个高的比例,但考虑到其中将近一半是进了ICU的,这个“低概率”不容忽视。
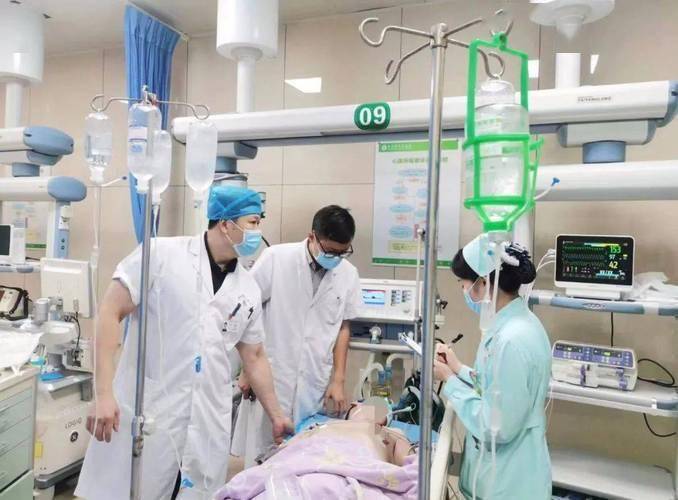
人对危险的感知往往是延迟的。
尤其是对热的适应性,人们习惯了短期忍耐。
但有个值得反思的问题: 为什么一个人在寒冷环境下更容易引起警觉,而在极端高温下反而更容易掉以轻心?可能是因为热不会立刻带来疼痛感,而是缓慢地削弱判断力。
这种“慢性攻击”更危险。
但真正令人警惕的,不只是高温本身,而是人们的心理误区。 太多人觉得“热又不是病”,觉得坚持一下就过去了。
医学上有个概念叫“危险顺应”,指的是个体在反复遭遇危险情境后,对风险的反应变得迟钝。
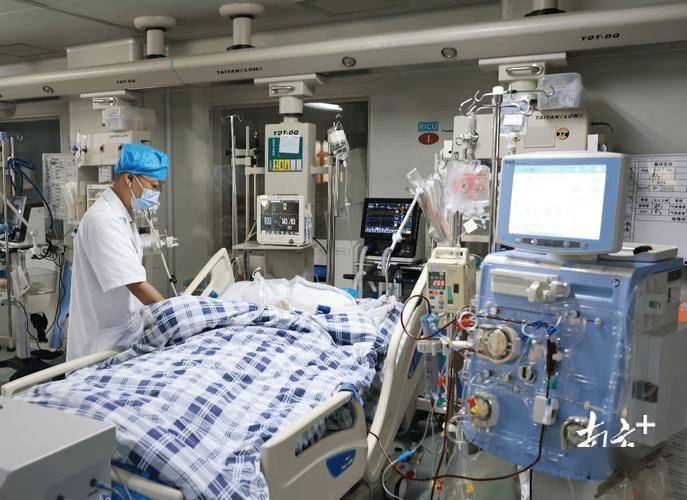
这正是高温环境下最致命的陷阱——明知道难受,但不觉得非得去医院。
这种迟缓反应,不只源于信息不足,更是一种集体性认知失调。
顺便说一句,还有个被严重低估的群体: 服用特定药物的人。部分降压药、利尿剂、抗抑郁药、抗精神病药物,会影响体温调节或水电解质平衡。
这类人群在高温中,热射病发生率高出常人2到3倍。
一个有趣的数据是,在日本的高温急救记录中,这类患者构成了15%的重症病例。
这提醒了一个现实问题:药物作用不是静止的,在极端环境下,它们可能变成风险放大器。
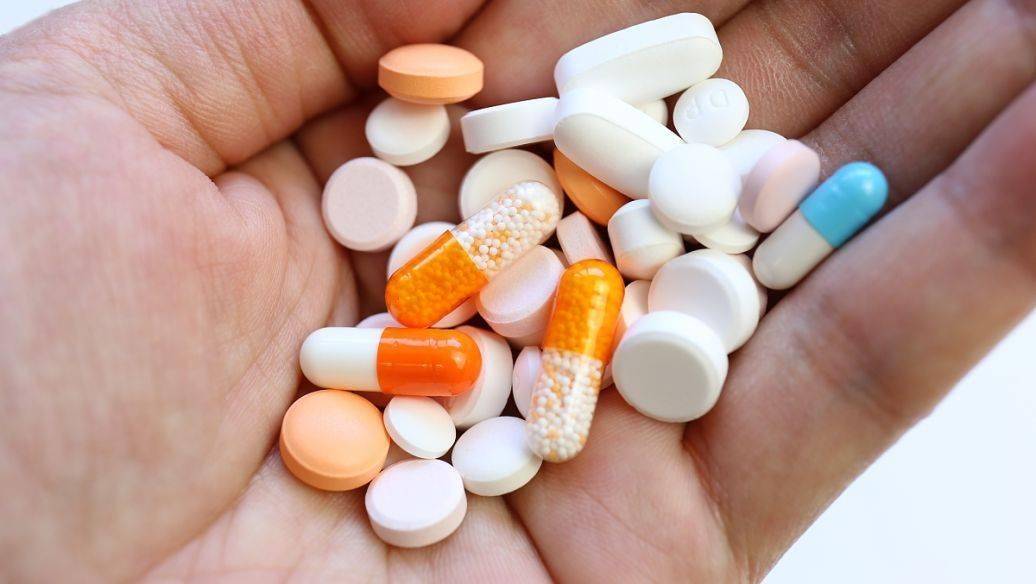
如果从医学角度回顾热射病的全过程,可以看出它并不是瞬间发生,而是逐步升级。
从最初的口渴、心跳快、疲劳感,到后期的意识障碍、皮肤干燥、血压下降,这个过程可能在数小时内完成。
关键节点就是当体温突破40℃时,身体调节机制彻底失控。
这时,靠外部降温和水分补充已经无效,必须借助药物干预和生命支持。
有些观点说,体质好的人不容易中暑。
这其实不严谨。 体质不是保护伞,有时反而是迷惑人的障眼法。

一个人在高温下坚持剧烈运动,肌肉代谢剧烈,乳酸堆积,血流分布向四肢倾斜,内脏供血减少,就算平时身体再硬朗,也可能在短时间内进入高热性休克状态。
换句话说,所谓体质,只是身体当前状态的一个模糊标签,它不能预测身体在极端环境下的表现。
还有一个冷门但真实的问题是,很多中暑患者死在等待上。
不是没有送医,而是送医后排不上抢救。
热射病抢救需要高流量氧气支持、血液净化、肾功能代偿,甚至体外膜肺氧合(ECMO)设备。
这些不是所有医院都具备的。

一项2021年发布的医疗资源分布报告显示,中国90%以上的县级医院缺乏系统性热射病救治能力。
而城市三甲医院的急诊床位,在高温天几乎全部爆满。
所以,那些在家耽误观察时间的患者,哪怕意识到严重性,也可能因为抢救窗口被拖过而无力回天。
高温环境下,哪些基础病患者最容易被忽视,而实际上他们的风险反而最大?
看起来最不容易出事的,往往最危险。
比如高血压、糖尿病患者,他们中很多人服用的药物会影响出汗和体温调节功能,表面看状态稳定,实则极易脱水和热量堆积。

特别是老年糖尿病患者,神经末梢感知迟钝,即使中暑初期也感觉不到异样。
再加上部分人肾功能本就受损,体内水盐平衡维持困难,一旦体温升高,就容易诱发高渗性昏迷。
这类人群的热射病发作往往没有预兆,但死亡率极高,几乎是常人的3倍。
更可怕的是,他们的家属往往也低估了风险,以为只是“热着了”“血糖低了”,等送医时早已错过黄金4小时。
这种误判在高温天并不罕见,反而在每一个夏天持续上演。
对此,您有什么看法?欢迎评论区一起讨论!
参考资料
[1]钟林翠,宋景春,高燕,等.中暑患者发生热射病危险因素分析[J].创伤与急危重病医学,2022,10(02):97-99+104.
